آی وی اف(IVF)، که به نام لقاح خارج رحمی نیز شناخته میشود، یکی از تکنیک های پیشرفته در حوزه درمان ناباروری است. این تکنیک پیشرفته با عبور از محدودیتهای طبیعی، فرصتی فراهم میآورد تا باروری به کمک دانش و تکنولوژی تحقق یابد. آی وی اف نه تنها در درمان نازایی موثر بوده، بلکه با گسترش کاربردهای آن، به زمینههایی چون حفظ باروری، تشخیص بیماریهای ژنتیکی و حتی انتخاب جنینهای سالم پا نهاده است.
آی وی اف (IVF)چیست؟
آی وی اف یا لقاح مصنوعی در آزمایشگاه یکی از روش های پیشرفته درمان ناباروری است که به زوجهایی که به دلایل مختلف از بارداری طبیعی محروم هستند، کمک میکند. در این روش، تخمک زن و اسپرم مرد در خارج از بدن در آزمایشگاه ترکیب میشوند تا یک یا چند جنین تولید شود. سپس جنین ها به رحم زن منتقل میشوند تا در صورت امکان بارداری ایجاد شود.
بیشتر بخوانید: بهترین جراح لابیاپلاستی در رشت
بهترین دکتر آی وی اف (IVF) در رشت
بهترین دکتر آی وی اف (IVF) پزشکی است که علاوه بر تخصص و تجربه بالا در درمان ناباروری، با دقت، صبوری و همراهی صمیمانه بیماران را در مسیر دشوار فرزندآوری همراهی میکند. این پزشک با بهرهگیری از روشهای علمی روز دنیا و تجهیزات پیشرفته، شانس موفقیت در لقاح خارج رحمی را بهطور چشمگیری افزایش میدهد. انتخاب بهترین دکتر IVF نقش بسیار مهمی در موفقیت درمان و آرامش روانی زوجین دارد. در ادامه به معرفی پهترین پزشک آی وی اف در رشت می پردازیم
دکتر وحیده حافظی به عنوان یکی از بهترین متخصص زنان زایمان، فوق تخصص نازایی، لاپاراسکوپی، هیستروسکوپی، آی وی اف در رشت است. میتوانید برای انجام روش آی وی اف (IVF) تضمینی با ایشان ملاقات داشته باشید. برای اطلاعات بیشتر تماس بگیرید
آی وی اف به عنوان یک درمان موثر برای ناباروری های مختلف مانند مشکلات تخمک گذاری، انسداد لوله های فالوپ، مشکلات اسپرم و ناباروری بدون علت شناخته شده مورد استفاده قرار میگیرد. این روش در طول سال ها پیشرفت های زیادی داشته و اکنون با استفاده از تکنیکهای مختلف نرخ موفقیت آن به طور چشمگیری افزایش یافته است. این روش کمک باروری یک فرایند پیچیده و زمان بر است که نیازمند پیگیری دقیق و مراقبت های ویژه پزشکی میباشد.
بیشتر بخوانید: بهترین دکتر درمان نازایی در رشت
نحوه انجام آی وی اف (IVF)
آی وی اف یک فرایند چند مرحلهای است که برای درمان ناباروری استفاده میشود. این روش شامل مراحل زیر است.
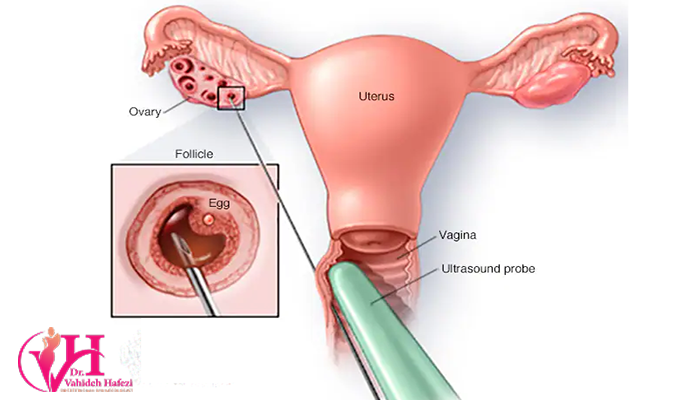
- تحریک تخمکگذاری: در مرحله اول، زن تحت درمان هورمونی قرار میگیرد تا تخمدان ها به طور همزمان چندین تخمک تولید کنند. این کار با تزریق هورمون های محرک تخمدان مانند FSH و LH انجام میشود. طی این دوره، پزشک از طریق سونوگرافی و آزمایش خون، رشد تخمک ها را نظارت میکند تا تعداد و اندازه تخمک های تولید شده مشخص شود.
- برداشت تخمکها: پس از اینکه تخمک ها به اندازه مناسب رسیدند، یک عمل جراحی کوچک برای برداشت تخمک ها انجام میشود. این عمل از طریق واژن و با استفاده از سوزن مخصوص و هدایت توسط سونوگرافی انجام میشود. این مرحله به مدت ۱۵ تا ۲۰ دقیقه طول میکشد.
- جمع آوری اسپرم: در همان روزی که تخمک ها برداشت میشوند، مرد باید نمونه ای از اسپرم خود را از طریق خودارضایی در آزمایشگاه تهیه کند. اسپرم از نمونه جمع آوریشده جداسازی و آماده میشود تا برای لقاح با تخمک ها استفاده گردد.
- لقاح در آزمایشگاه: تخمک ها و اسپرم ها در آزمایشگاه با هم ترکیب میشوند تا فرایند لقاح انجام شود. در صورت استفاده از ICSI، یک اسپرم به طور مستقیم به داخل تخمک تزریق میشود تا فرآیند لقاح تسهیل گردد. بعد از لقاح، تخمک ها به جنین تبدیل میشوند.
- رشد جنینها و انتخاب بهترین جنین: جنینها در محیط آزمایشگاه چند روز رشد میکنند. از روز ۲ تا ۵ پس از لقاح، جنین ها برای مشاهده تکامل و انتخاب بهترین جنین برای انتقال به رحم ارزیابی میشوند. در برخی موارد، جنین ها برای تشخیص اختلالات ژنتیکی یا دیگر مشکلات آزمایش میشوند .
- انتقال جنین به رحم: جنین سالم و بالغ به رحم زن منتقل میشود. این مرحله بدون درد است و جنین از طریق یک لوله نازک از طریق دهانه رحم به داخل رحم منتقل میشود. در این مرحله، هیچ برشی در بدن زن ایجاد نمیشود و این فرایند فقط چند دقیقه طول میکشد.
- آزمایش بارداری: حدود ۱۰ تا ۱۴ روز بعد از انتقال جنین، آزمایش خون برای اندازهگیری سطح هورمون HCG انجام میشود تا مشخص شود آیا بارداری برقرار شده است یا خیر. در صورت مثبت بودن نتیجه آزمایش، مراحل بعدی برای پیگیری بارداری انجام میشود.
چه زمانی از آی وی اف استفاده میکنند؟
آی وی اف زمانی استفاده میشود که زوج ها نمیتوانند به طور طبیعی باردار شوند یا زمانی که سایر روش های درمانی ناباروری موثر نباشند. در زیر به برخی از شرایطی که در آن ها از آی وی اف استفاده میشود اشاره شده است.
- انسداد لولههای فالوپ: یکی از دلایل رایج ناباروری در زنان، انسداد یا آسیب به لوله های فالوپ است. این لوله ها برای انتقال تخمک به رحم ضروری هستند. اگر لوله ها مسدود یا آسیب دیده باشند، آی وی اف راهحل مناسبی میباشد، زیرا تخمک و اسپرم در آزمایشگاه با یکدیگر ترکیب میشوند و نیازی به عبور تخمک از لوله های فالوپ نیست.
- مشکلات تخمکگذاری: اگر یک زن به دلیل مشکلات هورمونی، سندرم تخمدان پلیکیستیک یا سایر شرایط پزشکی، نتواند به طور منظم تخمک گذاری کند، از آی وی اف میتوان استفاده کرد. با تحریک تخمدان ها برای تولید تخمک های بیشتر، این روش امکان بارداری را فراهم میکند.
- مشکلات اسپرم: اگر مرد مشکلاتی در تولید یا کیفیت اسپرم داشته باشد، مانند تعداد کم اسپرم، تحرک پایین یا شکل غیرطبیعی اسپرم، از آی وی اف میتوان برای افزایش شانس بارداری استفاده کرد.
- سن بالا: با افزایش سن، کیفیت تخمک ها کاهش مییابد و شانس بارداری به طور طبیعی کمتر میشود. در این موارد، آی وی اف شانس بارداری را افزایش میدهد.
- ناباروری ناشناخته: در برخی موارد، علت ناباروری مشخص نیست و بعد از انجام آزمایش های لازم، تشخیص داده میشود که هیچ مشکل واضحی وجود ندارد. در چنین شرایطی، آی وی اف به عنوان درمان موثر انتخاب میشود.
- ناباروری در زنان با مشکل در رحم یا دهانه رحم: در برخی از موارد، زن مشکلاتی در رحم یا دهانه رحم دارد که مانع از بارداری طبیعی میشود. در این شرایط، آی وی اف به عنوان گزینه ای برای باردار شدن در نظر گرفته میشود.
- عدم موفقیت روشهای دیگر درمان ناباروری: زمانی که سایر روش های درمان ناباروری مانند درمان های دارویی برای تحریک تخمکگذاری یا لقاح مصنوعی داخل رحم موثر نباشند، پزشک ممکن است آی وی اف را پیشنهاد میکند.

عوارض آی وی اف (IVF) برای مادر و جنین
آی وی اف یکی از روش های پیشرفته درمان ناباروری است که به بسیاری از زوج ها کمک میکند، اما مانند هر روش پزشکی دیگری، دارای عوارض احتمالی برای مادر و جنین است. این عوارض در هر مرحله از فرآیند آی وی اف رخ میدهند و در ادامه به برخی از آن ها اشاره میکنیم.
عوارض برای مادر
- تحریک بیش از حد تخمدانها : یکی از عوارض شایع پس از استفاده از داروهای تحریک تخمدان در آی وی اف، تحریک بیش از حد تخمدانها یا OHSS است. این شرایط زمانی رخ میدهد که تخمدان ها بیش از حد بزرگ میشوند و مایع در شکم جمع میشود. علائم شامل درد شکم، تورم، تهوع، استفراغ و در موارد شدید، مشکلات تنفسی و شوک است.
- عفونت: جراحیهایی مانند برداشت تخمک ها یا انتقال جنین منجر به عفونت در ناحیه لگنی میشوند. اگر علائمی مانند درد شدید، تب یا ترشحات غیرعادی مشاهده میشود، لازم است که فوراً به پزشک مراجعه کنید.
- خونریزی و آسیب به اندامها: در مراحل برداشت تخمک ها، خونریزی خفیفی رخ میدهد و در برخی موارد، به طور نادر آسیب هایی به تخمدان ها یا سایر اندام های لگنی وارد میشود.
- بارداری چندقلویی: یکی از عوارض آی وی اف، بارداری چند قلویی است. این مشکل به دلیل انتقال چندین جنین به رحم در هنگام عمل آی وی اف به وجود میآید. بارداری چندقلویی خطرات بیشتری برای مادر، از جمله زایمان زودرس، فشار خون بالا، دیابت بارداری و سایر مشکلات سلامتی به همراه دارد.
- افسردگی و اضطراب: فرایند آی وی اف از نظر روحی و احساسی بسیار چالش برانگیز است. اضطراب، افسردگی و استرس در طول فرآیند به دلیل عدم قطعیت و انتظارات بالا بروز میکنند.
عوارض برای جنین
- احتمال نقصهای ژنتیکی: در آی وی اف، جنین ها تحت بررسیهای ژنتیکی قرار میگیرند ، اما در برخی موارد همچنان احتمال بروز نقص های ژنتیکی وجود دارد. این خطرات میتوانند شامل مشکلات کروموزومی مانند سندروم داون میباشند، به ویژه در زنان مسنتر.
- نقصهای مادرزادی: برخی از مطالعات نشان دادهاند که در بارداری های حاصل از آی وی اف، احتمال نقص های مادرزادی مانند نقص لوله عصبی یا مشکلات قلبی در جنین کمی بالاتر است، هرچند این افزایش ریسک بسیار کم است.
- وزن کم هنگام تولد: جنین های باردار شده از طریق آی وی اف احتمال بیشتری برای تولد با وزن کم دارند. این مسئله در بارداریهای چندقلویی مشاهده میشود.
- زایمان زودرس: بارداریهای آی وی اف به ویژه در موارد دوقلویی یا چندقلویی، با خطر زایمان زودرس همراه هستند. که منجر به مشکلات جدی برای جنین، مانند مشکلات تنفسی و رشد ناکافی میشود.
- سقط جنین: اگرچه آی وی اف شانس بارداری را افزایش میدهد، اما خطر سقط جنین در بارداری های حاصل از این روش نسبت به بارداری های طبیعی کمی بیشتر است.
تعداد تخمک مناسب برای آی وی اف
تعداد تخمک های مناسب برای آی وی اف بین ۱۰ تا ۱۵ تخمک بالغ است. این تعداد تخمک به افزایش شانس موفقیت درمان کمک میکند، زیرا با داشتن تخمک های بیشتر، احتمال لقاح و تشکیل جنین های سالم بالاتر میرود. با این حال، تعداد تخمک ها تنها یک جنبه از موفقیت آی وی اف است و کیفیت تخمک ها نیز نقش حیاتی دارد. برای زنان زیر ۳۵ سال، تخمدانها تعداد بیشتری تخمک تولید میکنند، در حالی که زنان بالای ۳۵ سال تعداد کمتری تخمک تولید میکنند و کیفیت تخمک ها نیز کاهش مییابد.
چند روز بعد از آی وی اف بارداری مشخص میشود؟
پس از آی وی اف ،حدود ۱۰ تا ۱۴ روز پس از انتقال جنین به رحم، میتوان با انجام آزمایش خون سطح هورمون HCG بارداری را بررسی کرد. این آزمایش برای تشخیص این که آیا جنین به درستی در رحم لانهگزینی کرده است یا خیر، انجام میشود.
اگر نتیجه آزمایش خون مثبت باشد، پزشک آزمایشهای پیگیری برای تایید بارداری و نظارت بر روند پیشرفت آن انجام میدهد. در برخی موارد، پزشک دستور میدهد که آزمایش های سونوگرافی نیز برای مشاهده وضعیت جنین و قلب جنین انجام شود، که حدود ۲ تا ۳ هفته بعد از آزمایش HCG صورت میگیرد.
نحوه گرفتن اسپرم از آقایان برای آی وی اف (IVF)
در فرآیند آی وی اف، اسپرم از مرد از طریق خودارضایی در محیط استریل کلینیک جمع آوری میشود. پیش از آن، توصیه میشود مرد حدود ۲ تا ۵ روز از رابطه جنسی یا انزال خودداری کند تا کیفیت اسپرم بهتر باشد. نمونه اسپرم بلافاصله پس از جمع آوری به آزمایشگاه منتقل شده و از نظر تعداد، حرکت و شکل بررسی میشود. در صورت مناسب بودن، اسپرم برای لقاح با تخمک استفاده میشود. اگر مرد به دلایل فیزیکی یا پزشکی نتواند اسپرم را به روش طبیعی فراهم کند، پزشک از روشهای پیشرفته تری مانند استخراج اسپرم از بیضه استفاده میکند.
نتیجه گیری
در پایان، روش آیویاف (IVF) به عنوان یکی از پیشرفتهترین و پرکاربردترین روشهای درمان ناباروری، توانسته امید تازهای به زوجهایی که با مشکل باروری مواجه هستند، ببخشد. اگرچه این روش با چالشهایی مانند هزینه، زمان، و احتمال موفقیت متغیر همراه است، اما با انتخاب مرکز تخصصی مناسب، رعایت توصیههای پزشکی و داشتن صبر و آگاهی، میتوان شانس موفقیت را به میزان قابل توجهی افزایش داد. مهمتر از همه، آگاهی و آرامش روانی نقش مهمی در مسیر درمان دارد و تصمیمگیری آگاهانه میتواند مسیر دستیابی به فرزندآوری را هموارتر کند.